Medycyna spersonalizowana
Celem medycyny spersonalizowanej jest leczenie każdego pacjenta najbardziej odpowiednimi dla niego metodami. W oparciu o indywidualnie dostosowaną strategię terapii dąży się do wyboru najskuteczniejszych leków, uniknięcia niepotrzebnych zabiegów oraz eliminacji zagrożenia związanego ze skutkami ubocznymi.
W praktyce klinicznej często zdarza się, że pacjenci onkologiczni z tym samym schorzeniem reagują w odmienny sposób na identyczne leczenie. Niektórym terapia przynosi pozytywne efekty, innym brak oczekiwanych rezultatów, a u jeszcze innych obserwuje się negatywne skutki uboczne, prowadzące do pogorszenia ogólnego stanu zdrowia. Jednym ze sposobów przeciwdziałania temu zjawisku, na przestrzni ostatnich dekad było wprowadzenie szeregu udoskonaleń w zakresie precyzyjnych metod obrazowania. Wykorzystanie tomografii komputerowej, rezonansu magnetycznego czy USG wysokiej rozdzielczości, pozwoliło na wcześniejszą i bardziej precyzyjną diagnozę wielu chorób wewnętrznych, w tym nowotworów złośliwych. W efekcie, lekarz specjalista dysponuje większą ilością informacji niezbędną do podjęcia decyzji co do wyboru optymalnego sposobu terapii. Niestety do niedawna pacjenci i tak często otrzymywali takie same tradycyjne leczenie, uwzględniające co najwyżej wiek, płeć, wagę, ogólny stan zdrowia lub zaawansowanie choroby.
Przełomem ostatnich dziesięciu lat okazało się wprowadzenie do diagnostyki osiągnięć biologii molekularnej. Możliwość oceny unikatowych dla każdego pacjenta danych genetycznych, a w szczególności mutacji związanych z wystąpieniem choroby, pozwoliło na szybkie i precyzyjne selekcjonowanie podgrup (tzw. stratyfikację) chorych o określonych cechach. Zastosowanie wobec tych podgrup jedynie specjalnie dobranych sposobów terapii często pozwala osiągać niespotykaną skuteczność. Dobrym przykładem takiego podejścia, zwanego również medycyna stratyfikowaną (ang. stratified medicine) jest monitorowanie chorych na nowotwory piersi pod kątem występowania zaburzeń w genie receptora HER2, występujących u 20% pacjentów. Podanie tym chorym leku blokującego receptor podnosi skuteczność terapii lecz jest bezcelowe w przypadku pacjentów, u których nie obserwuje sie zaburzeń HER2. Medycyna stratyfikowana dąży do wydzielenia grup i zakłada, że obecność konkretnych mutacji przekłada się na skuteczność leczenia określonymi metodami. O ile metoda ta stanowi olbrzymie udoskonalenie w stosunku do podejścia tradycyjnego, o tyle jest tylko tak dokładna jak ilość mutacji, która sie określa pacjentowi. Ocena jednej lub nawet kilku mutacji często nie pozwala na kompleksową ocenę skuteczności leczenia, gdyż nie uwzględnia unikatowych dla każdego pacjenta danych metabolicznych i środowiskowych.
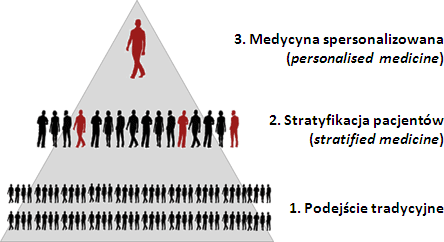
Medycyna spersonalizowana stanowi rozszerzenie metod stratyfikacji pacjentów i koncentruje się na dostosowaniu terapii do unikatowych parametrów poszczególnych pacjentów. Nawet najnowocześniejsze testy genetyczne badające dziesiątki lub setki genów nie są w stanie dostarczyć lekarzowi dostatecznych informacji na temat całego zestawu czynników klinicznych, fizjologicznych i środowiskowych, które warunkują skuteczność leczenia. W przypadku chemioterapii kluczowe znaczenie ma sposób w jaki substancja aktywna przenika do organizmu, jest w nim dystrybuowana, utrzymywana oraz ostatecznie metabolizowana i wydalana. Ogół tych czynników, określany jako właściwości farmakokinetyczne leku, determinuje na jaką ilość leku cytostatycznego zostaną wyeksponowane komórki nowotworu i tylko w niewielkim stopniu może obecnie zostać określony za pomocą badań genetycznych.
Pomiary farmakokinetyki leków u poszczególnych pacjentów są więc niezwykle cennym narzędziem, dzięki któremu obraz przebiegu leczenia. Pozwalają na odpowiednie dostosowanie dawki leku w oparciu na indywidualne cechy metaboliczne i środowiskowe pacjenta. W efekcie możliwe jest uniknięcie nadmiernych dawek, które najprawdopodobniej wywołają niepożądane toksyczne efekty uboczne. Równocześnie u innych pacjentów możliwe jest podniesienie dawki do uzyskania optymalnego stężenia leku w płynach ustrojowych i skompensowanie osobniczych cech związanych ze zwiększonym metabolizmem lub wydalaniem leku.